| Psoríase | |
|---|---|
 | |
| Placas da psoríase vulgar nas costas. | |
| Especialidade | dermatologia |
| Sintomas | manchas na pele avermelhadas, pruriginosas e escamosas.[1] |
| Complicações | Artrite psoriática[2] |
| Início habitual | idade adulta[3] |
| Duração | crónica[2] |
| Causas | doença genética desencadeada por fatores ambientais[1] |
| Método de diagnóstico | Baseado nos sintomas[2] |
| Tratamento | pomadas de corticosteroides, pomadas de vitamina D3, luz ultravioleta, medicamentos imunossupressores como o metotrexato[4] |
| Frequência | 79,7 milhões (2015)[5] / 2–4%[6] |
| Classificação e recursos externos | |
| CID-11 | EA90 |
| CID-10 | L40 |
| CID-9 | 696 |
| OMIM | 177900 |
| DiseasesDB | 10895 |
| MedlinePlus | 000434 |
| eMedicine | derm/365 |
| MeSH | D011565 |
A psoríase é uma doença autoimune de longa duração caracterizada por manchas na pele.[4] Estas manchas são geralmente avermelhadas, pruriginosas e escamosas. A gravidade é variável, desde manchas pequenas e localizadas até ao revestimento total do corpo.[1] Algumas lesões na pele podem espoletar alterações psoriáticas nesse local, processo que se denomina fenómeno de Koebner.[7]
Existem cinco tipos principais de psoríase: em placas, gutata, inversa, pustulosa e eritrodérmica.[4] A psoríase em placas, ou psoríase vulgar, corresponde a 90% dos casos. Manifesta-se geralmente através de manchas avermelhadas com escamas na superfície. As regiões do corpo mais frequentemente afetadas são as costas, os antebraços, tíbias, à volta do umbigo e o couro cabeludo.[2] A psoríase gutata apresenta lesões em forma de gota.[4] A psoríase pustulosa apresenta pequenas bolhas de pus não infeciosas.[8] Na psoríase inversa formam-se manchas avermelhadas nas pregas da pele.[4] A psoríase eritrodérmica ocorre quando o eritema se alastra pelo corpo e pode-se desenvolver a partir de qualquer um dos outros tipos. Na maior parte dos casos, a partir de determinado momento a doença afeta também as unhas das mãos e dos pés, incluindo corrosão da unha e alterações na cor.[2]
A psoríase não é contagiosa. O mecanismo subjacente envolve a reação exagerada do sistema imunitário às células da pele (queratinócitos).[2] Pensa-se que a psoríase seja uma doença genética desencadeada por fatores ambientais.[1] Os gémeos verdadeiros são três vezes mais suscetíveis de serem ambos afetados, quando comparados com gémeos falsos, o que sugere que os fatores genéticos predispõem a pessoa para a psoríase. Os sintomas geralmente agravam-se durante o inverno e com determinados medicamentos, como betabloqueadores ou anti-inflamatórios não esteroides.[2] As infeções e o stress psicológico podem também ter um papel.[1][4] O diagnóstico geralmente baseia-se nos sinais e sintomas.[2]
Não existe cura para a psoríase. No entanto, existem vários tratamentos que podem controlar os sintomas.[2] Estes tratamentos podem incluir pomadas corticosteroides, pomadas de vitamina D3, luz ultravioleta e medicamentos imunossupressores como o metotrexato.[4] Cerca de 75% dos casos podem ser controlados apenas com o uso de pomadas.[2] A doença afeta entre 2 e 4% da população.[6] Homens e mulheres são afetados com igual frequência.[4] A doença pode ter início em qualquer idade.[9] A psoríase está associada a um maior risco de desenvolver artrite psoriática, linfomas, doenças cardiovasculares, doença de Crohn e depressão.[2] A artrite psoriática afeta 30% das pessoas com psoríase.[8]
Classificação
[editar | editar código fonte]CID 10
[editar | editar código fonte]A classificação internacional de doenças classifica a psoríase em[10]:
- CID 10 - L40.0 Psoríase vulgar
- CID 10 - L40.1 Psoríase pustulosa generalizada
- CID 10 - L40.2 Acrodermatite contínua
- CID 10 - L40.3 Pustulose palmar e plantar
- CID 10 - L40.4 Psoríase gutata
- CID 10 - L40.5 Artropatia psoriásica
- CID 10 - L40.8 Outras formas de psoríase
- CID 10 - L40.9 Psoríase não especificada
Por tipo de manifestação
[editar | editar código fonte]



A psoríase pode se manifestar de diversas formas[11][12]:
- Psoríase vulgar(L40.0): é a manifestação mais comum representando em torno de 80 a 90% dos casos. Lesões de tamanhos variados, delimitadas e avermelhadas, com escamas secas, aderentes, prateadas ou acinzentadas que surgem no couro cabeludo, joelhos e cotovelos;
- Psoríase palmar e plantar (L40.3): As lesões aparecem como fissuras nas palmas das mãos e nas "plantas" (solas) dos pés.
- Psoríase gutata ou em gotas (L40.4): é caracterizado por numerosos pequenos pontos redondos parecidos com gotas (diagnóstico diferencial pitiríase rosea-lesão forma-oval). Estas numerosas "gotas" de psoríase aparecem em grandes áreas do corpo, tais como o tronco, membros e couro cabeludo. A psoríase gutata pode estar associada à infecção estreptocócica da garganta.
- Psoríase pustulosa (L40.1-3, L40.82) Aparece como lesões não-infecciosas com pus (pústulas). A pele debaixo e em torno das pústulas fica vermelha e macia. Psoríase pustulosa pode ser localizada, geralmente para as mãos e pés (pustulose palmoplantar), ou generalizada com manchas espalhadas por qualquer partes do corpo.
- Psoríase flexural ou psoríase inversa (L40.83-4) aparece como manchas lisas inflamadas de pele. Ela ocorre em dobras da pele, especialmente em torno dos genitais (entre a coxa e a virilha), nas axilas, entre os "pneuzinhos" (excesso de gordura abdominal), e embaixo das mamas (pregas inframamárias). É agravado pelo atrito e suor, e é vulnerável a infecções fúngicas.
- Psoríase artropática (L40.5) envolve a inflamação do tecido articular e conjuntivo. Artrite psoriática pode afetar qualquer articulação, mas é mais comum nas articulações dos dedos das mãos e dos pés. Isso pode resultar em um inchaço em forma de salsicha dos dedos das mãos e dos pés conhecida como dactilite. Artrite psoriática também pode afetar os quadris, joelhos e coluna (espondilite). Cerca de 5 a 40% das pessoas que têm psoríase sofrem sério comprometimento articular. Surge de repente com dor nas pontas dos dedos das mãos e dos pés ou nas grandes articulações como a do joelho.
- Psoríase eritrodérmica (L40.85) envolve a inflamação generalizada e esfoliação da pele sobre a maior parte da superfície do corpo. Pode ser acompanhada de coceira, inchaço e dor. Muitas vezes, é o resultado de uma exacerbação da psoríase em placas instáveis, especialmente após a retirada abrupta do tratamento sistêmico. Esta forma de psoríase pode ser fatal, como a inflamação extrema e esfoliação interromper a habilidade do corpo para regular a temperatura e para a pele para realizar funções de barreira.
- Psoríase ungueal (L40.86): Ocorre em cerca de 70-80% dos pacientes e produz uma variedade de mudanças na aparência de unhas e pés. Estas alterações incluem descoloração (amarelamento), linhas cruzando as unhas e espessamento da pele abaixo da unha que leva a quebra e afrouxamento (onicólise) das unhas.
Existem ainda outras formas mais raras de psoríase como na córnea, orelha ou nariz. É comum múltiplas formas de manifestações simultâneas no mesmo paciente.
Gravidade
[editar | editar código fonte]Psoríase pode ser classificada como leve (menos de 3% do corpo), moderada (3 a 10% do corpo) ou severa (mais de 10% do corpo).
A escala PASI (Índice de gravidade de psoríase por área) é muito usada e avalia além da área comprometida, a presença de eritema, infiltração e descamação.
Nos últimos anos, leva-se em consideração o índice de qualidade de vida na dermatologia, DLQI, pois poucas lesões podem afetar muito as atividades laborais e de lazer, exigindo um tratamento mais eficaz, provavelmente com medicamentos sistêmicos. Assim o PASI maior que 10 e DLQI maior que 10 pontos, representa uma psoríase grave.[13]
Sinais e sintomas
[editar | editar código fonte]
Como é uma doença que afecta a pele, órgão externo e visível, esta doença tem efeitos psicológicos não negligenciáveis. Com efeito, como a forma como cada indivíduo se vê está relacionada com a valorização pessoal numa sociedade que é, muitas vezes, mais sensível à aparência exterior que a outras características da personalidade, o melhor cuidado a ter com uma pessoa afectada por esta doença é dar-lhe apoio psicológico (ternura, carinho, afeto, atenção...).
Mais de 70% dos pacientes apresentam prurido moderado ou intenso. Comprometimento articular atinge cerca de 25% dos casos. O abscesso de Munro pode ser visto em 60% dos exames histopatológicos.[14] Mais de 70% relatam dores nas articulações e 30% desenvolvem artrites.[15]
Manifesta-se com a inflamação nas células da pele (queratinócitos) provocando o aumento exagerado de sua produção, que vai se acumulando na superfície formando placas avermelhadas de escamação esbranquiçadas ou prateadas. Isso em meio a um processo inflamatório e imunológico local. O sistema de defesa local, formado pelo linfócitos T, é ativado como se a região cutânea tivesse sido agredida. Em consequência, liberam substâncias mediadoras da inflamação, chamadas citocinas que aceleram o ritmo de proliferação das células da pele.
Os lugares de predileção da psoríase são os joelhos e cotovelos, couro cabeludo e região lombossacra - todos locais frequentes de traumas (fenômeno de Koebner).
Causas
[editar | editar código fonte]
Está relacionada a um excesso de linfócito T, uma célula de defesa do organismo, sendo portanto uma doença autoimune. Se um dos pais possui psoríase, os filhos possuem cerca de 15-30% de desenvolver também. Os genes envolvidos são chamados de PSORS e numerados de 1 a 9, sendo o PSORS1 responsável por 35-50% dos casos genéticos. Também é fortemente correlacionada com um histórico familiar de diabetes (20-30%), depressão maior (10-30%) e hipertensão (20-40%).[15]
Fatores psicoemocionais, especialmente estresse e depressão, estão associados com o aparecimento (cerca de 82% dos casos) e agravamento dos sintomas. De forma semelhante o clima frio e seco também agravam os sintomas e favorecem seu aparecimento precoce. Não é contagioso. O fenômeno de Koebner é relatado em 30% dos aparecimentos e faringite em 10%.[15] Outro fator comum é a doença de Crohn, uma doença crônica inflamatória intestinal.
A evidência do fator genético é que, quando um gêmeo idêntico possui psoríase, o outro possui 70% de probabilidade também desenvolver, sendo a correlação de 30% para gêmeo não-idêntico.[16]
O uso de medicamento corticoide (também conhecido como cortisona)injetável ou oral pode levar ao agravamento da psoríase, podendo chegar a 100% do corpo, chamada psoríase eritrodérmica. Corticoides nas formas de creme, pomada e champô devem ser utilizados somente durante poucas semanas e em pequenas áreas do corpo, evitando os efeitos adversos sistêmicos e local na pele.[13]
Diagnóstico
[editar | editar código fonte]O diagnóstico é predominantemente clínico, mediante observação das manchas na pele. Muitas vezes a artrite psoriática (ou artrite psoriásica) é confundida com a gota, em função de existirem sintomas semelhantes, como articulações inflamadas e extremamente doloridas. Para que se faça um diagnóstico preciso é necessário procurar um bom reumatologista que faça um estudo do histórico de doenças que o indivíduo já teve, além de seus familiares, por ser uma doença hereditária. Às vezes é necessário fazer-se uma artroscopia. Pode-se tratar durante anos equivocadamente os sintomas da psoríase como se fossem manifestações de outras doenças. Por exemplo: dores lombares e rigidez matinal podem ser confundidas com problemas na coluna vertebral; deformações nas unhas podem ser confundidas com ataques de fungos; feridas e escamações no couro cabeludo, atrás das orelhas e nas sobrancelhas podem ser confundidas com dermatite seborreica.
Prevenção
[editar | editar código fonte]
Embora seja uma doença que não tem cura, existem medidas que podem evitar as recaídas:
- Banho diário com água morna e sabonetes suaves: Deve-se evitar o uso de água muito quente e sabonetes agressivos, pois podem ressecar a pele e piorar a inflamação. Sabonetes de cores neutras, sem perfume e sem antibacterianos são mais indicados.
- Não esfregar a pele e utilizar roupa de algodão folgada: Deve-se evitar o uso de esponjas, toalhas ou outros utensílios durante o banho para friccionar a pele, pois acabam ressecando a superfície cutânea. Deve-se lembrar que o trauma pode produzir novas lesões de psoríase, bem como facilitar a penetração de microrganismos na pele. Deve-se utilizar roupas 100% de algodão, folgadas, para evitar a fricção com a pele. Elas devem ser lavadas com detergente suave, sem perfume.
- A exposição moderada ao sol é considerada benéfica.
- Hidratantes e protetor solar ajudam a prevenir novas lesões. Devem ser utilizados cremes hidratantes sem perfume em todo o corpo, logo após o banho e várias outras vezes ao dia.
- Evitar a automedicação ou o uso de remédios caseiros: Existem vários tratamentos disponíveis para psoríase e muitos deles precisam de acompanhamento médico, por isso, a automedicação deve ser evitada. Os remédios caseiros podem não ser seguros ou até interferir no tratamento prescrito pelo seu médico.
- Evitar o sobrepeso: O tipo de alimentação não interfere na evolução da psoríase, mas deve-se lembrar que esta doença pode estar associada a problemas como aumento nas taxas de glicose no sangue, aumento nos níveis de colesterol e triglicérides, que aumentam o risco de problemas cardíacos. Assim, deves-se adotar uma dieta rica em fibras e líquidos, evitando alimentos gordurosos, carnes vermelhas e alimentos ricos em carboidratos (macarrão, pão, farinha branca e açúcar).
- Drogas em geral, como o tabaco, o álcool, drogas injetáveis, betabloqueadores (anti-hipertensivos), antimaláricos e alguns anti-inflamatórios e certos analgésicos devem ser evitadas.
- O estresse, na grande maioria dos pacientes, pode desencadear ou agravar a evolução da doença. Psicoterapia é frequentemente recomendada.
- Deve-se evitar variações climáticas bruscas e informar sempre sua doença e que remédios utiliza quando em consulta médica ou odontológica para que cuidados sejam tomados pelo profissional.
Vários tipos de alívios temporários estão disponíveis e sua eficácia varia dependendo do caso. A psoríase não tem um curso previsível, cada caso tem o seu próprio curso. É uma doença crônica, para toda a vida e o paciente deve aprender a conviver adequadamente com a doença, controlando-a de forma a levar sua vida normalmente.
Tratamento
[editar | editar código fonte]
Embora não exista cura para a psoríase,[17] existem muitas opções de tratamento. Em geral, os agentes tópicos são utilizados para doença ligeira, fototerapia para doença moderada e agentes sistémicos para doença grave.[18]
Agentes tópicos
[editar | editar código fonte]Os compostos tópicos de corticosteroides são os agentes mais eficazes quando utilizados continuamente durante 8 semanas; retinoides e alcatrão de hulha demonstraram ter um benefício limitado e podem não ser melhores do que placebo.[19] Foi observado um maior benefício com corticosteroides muito potentes em comparação com corticosteroides potentes.
Os análogos da vitamina D, como o paricalcitol, são superiores ao placebo. A terapêutica combinada com vitamina D e um corticosteroide foi superior a qualquer um dos tratamentos isoladamente, e a vitamina D foi considerada superior ao alcatrão de hulha na psoríase crónica em placas.[20]
Para a psoríase do couro cabeludo, uma revisão de 2016 descreveu a terapia dupla (análogos da vitamina D e corticosteroides tópicos) ou a monoterapia com corticosteroides como mais eficazes e seguras do que apenas os análogos tópicos da vitamina D.[21] Devido aos seus perfis de segurança semelhantes e ao benefício mínimo da terapia dupla em relação à monoterapia, a monoterapia com corticosteroides parece ser um tratamento aceitável para o tratamento de curta duração.[21]
Os cremes hidratantes e emolientes, como o óleo mineral, o petróleo, o calcipotriol e o decubal (um emoliente de óleo em água) aumentam a eliminação das placas psoriáticas. Alguns emolientes demonstraram ser ainda mais eficazes na limpeza das placas psoriáticas quando combinados com fototerapia.[22] No entanto, certos emolientes não têm impacto na limpeza das placas de psoríase ou podem mesmo diminuir o efeito da fototerapia, como o emoliente ácido salicílico, que tem uma estrutura semelhante ao ácido 4-aminobenzóico (PABA) e é muito comum em protetores solares e é conhecido por interferir com a fototerapia na psoríase. O óleo de coco, quando utilizado como emoliente na psoríase, diminui a remoção da placa bacteriana com a fototerapia. Os cremes e pomadas medicamentosos aplicados diretamente nas placas psoriáticas podem ajudar a reduzir a inflamação, remover as escamas acumuladas, reduzir a renovação da pele e remover as placas da pele afetada. As pomadas que contêm alcatrão de hulha, ditranol, corticosteroides (como a desoximetasona), fluocinonida, análogos da vitamina D3 (como o calcipotriol) e retinoides são utilizados rotineiramente. A utilização da unidade de ponta do dedo pode ser um guia útil para a quantidade de creme tópico a utilizar.[23][24]
Os análogos da vitamina D podem ser úteis com os esteróides, mas por si só apresentam uma elevada taxa de efeitos secundários.[25] Em combinação, podem permitir o uso de menos esteróides.[26]
Outra forma terapêutica tópica para o tratamento da psoríase é uma forma de balneoterapia, que envolve banhos diários no Mar Morto. Geralmente, isto é feito durante quatro semanas, sendo o benefício também atribuído à exposição solar, e especificamente à luz ultravioleta. Isto é altamente rentável e tem sido promovido como uma forma eficaz de tratar a psoríase sem medicação.[27] Foram frequentemente observadas reduções nas pontuações PASI de mais de 75% e remissão com duração de vários meses.[27] Os efeitos secundários podem ser ligeiros, como foliculite, queimadura solar, poiquilodermia pruriginosos e um risco teórico de cancro de pele não melanoma.[27] No entanto, estudos mais recentes determinaram que não parece aumentar o risco de melanoma a longo prazo.[28] Os dados são inconclusivos em relação ao cancro de pele não melanoma, mas apoiam a ideia de que a terapia está associada a um risco aumentado de formas danos benignos da pele induzidos pelo sol, como a elastose actínica ou os lentigos solares.[28] A balneoterapia no Mar Morto é também eficaz para a artrite psoriática.[28]
Fototerapia ultravioleta
[editar | editar código fonte]A fototerapia sob a forma de luz solar é utilizada há muito tempo para tratar a psoríase.[18] A luz ultravioleta com comprimento de onda de 311 a 313 nanómetros é a mais eficaz, tendo sido desenvolvidas lâmpadas especiais para esta aplicação.[18] O tempo de exposição deve ser controlado para evitar danos na pele e queimaduras. As lâmpadas ultravioleta devem ter um temporizador que as desligue quando o tempo ideal tiver passado. A quantidade de luz utilizada é determinada pelo tipo de pele da pessoa.[18] O aumento das taxas de cancro com o tratamento parece ser pequeno.[18] Fototerapia UVB de banda estreita (NB-UVB) demonstrou ser tão eficaz como a fototerapia com psoraleno e ultravioleta A (PUVA).[29] Uma meta-análise de 2013 não encontrou nenhuma diferença entre o NB-UVB e o PUVA no tratamento da psoríase, mas o NB-UVB é geralmente mais conveniente.[30]
Um dos principais problemas da fototerapia clínica é a dificuldade que muitos pacientes têm em aceder a uma instalação. As instalações de bronzeamento artificial são agora quase omnipresentes e podem ser consideradas um meio para os pacientes se exporem aos raios UV quando a fototerapia não está disponível com um dermatologista. Muitas pessoas já utilizam o bronzeamento artificial como tratamento para a psoríase; uma instalação interna relatou que 50% dos seus clientes estavam a utilizar a instalação para o tratamento da psoríase, enquanto outra relatou uma percentagem de 36%. No entanto, existe preocupação com a utilização de solários comerciais porque as câmaras que emitem principalmente UVA podem não tratar a psoríase de forma eficaz. Um estudo demonstrou que a psoríase em placas responde a doses eritematosas de UVA ou UVB, uma vez que a exposição a qualquer um deles pode fazer com que as placas psoriáticas se dissipem. É necessária mais energia para atingir a dose eritematosa com UVA.[31]
Todas as terapias com luz UV apresentam riscos; as câmaras de bronzeamento artificial não são exceção, principalmente devido à associação entre a luz UV e um risco acrescido de cancro de pele. Existem riscos aumentados de melanoma, carcinoma espinocelular e carcinoma basocelular; os doentes mais jovens com psoríase, especialmente aqueles com menos de 35 anos, apresentam um risco aumentado de melanoma devido ao tratamento com luz UV. A Organização Mundial de Saúde classificou as câmaras de bronzeamento artificial como cancerígenas. Uma revisão de estudos recomenda que as pessoas suscetíveis ao cancro de pele tenham cuidado ao utilizar a terapia com luz UV como tratamento.
Um dos principais mecanismos da NBUVB é a indução de danos no ADN sob a forma de dímeros de pirimidina. Este tipo de fototerapia é útil no tratamento da psoríase porque a formação destes dímeros interfere com o ciclo celular e interrompe-o. A interrupção do ciclo celular induzida pela NBUVB opõe-se à divisão rápida característica das células da pele observada na psoríase.[29] A atividade de muitos tipos de células imunitárias encontradas na pele é também efetivamente suprimida pelos tratamentos de fototerapia com NBUVB. O efeito secundário a curto prazo mais comum desta forma de fototerapia é a vermelhidão da pele; os efeitos secundários menos comuns da fototerapia com NBUVB são comichão e feridas na pele tratada, irritação ocular sob a forma de conjuntivite ou inflamação da córnea ou herpes devido à ativação do vírus herpes simples na pele em redor dos lábios. A proteção ocular é comum durante os tratamentos de fototerapia.[29]
A fototerapia com psoraleno e ultravioleta A (PUVA) combina a administração oral ou tópica de psoraleno com a exposição à luz ultravioleta A (UVA). O mecanismo de ação da PUVA é desconhecido, mas provavelmente envolve a ativação do psoraleno pela luz UVA, que inibe a produção anormalmente rápida de células na pele psoriática. Existem múltiplos mecanismos de ação associados à PUVA, incluindo efeitos no sistema imunitário da pele. A PUVA está associada a náuseas, dor de cabeça, fadiga, prurido e comichão. O tratamento a longo prazo está associado ao carcinoma espinocelular (mas não ao melanoma maligno).[32][33] A terapêutica combinada para a psoríase moderada a grave utilizando PUVA mais acitretina demonstrou benefícios, mas o uso de acitretina está associado a doenças congénitas e danos hepáticos.[34]
Agentes sistémicos
[editar | editar código fonte]
A psoríase resistente a tratamentos com tópicos e fototerapia pode ser tratada com terapêuticas sistémicas, incluindo medicamentos ou injecções.[35] As pessoas em tratamento sistémico devem realizar exames ao sangue e testes de função hepática para verificar a toxicidade dos medicamentos.[35] Gravidez deve ser evitada durante a maioria destes tratamentos. A maioria das pessoas apresenta recorrência da psoríase após a interrupção do tratamento sistémico.
Os tratamentos sistémicos não biológicos frequentemente utilizados para a psoríase incluem metotrexato, ciclosporina, hidroxicarbamida, ácidos fumáricos, como fumarato de dimetilo, e retinoides.[36] O metotrexato e a ciclosporina são medicamentos que suprimem o sistema imunitário; Os retinoides são formas sintéticas de vitamina A. Estes agentes são também considerados tratamentos de primeira linha para a eritrodermia psoriática.[37] Os corticosteroides orais não devem ser utilizados, pois podem causar uma exacerbação da psoríase após a descontinuação.[38]
Os agentes biológicos são proteínas fabricadas que interrompem o processo imunitário envolvido na psoríase. Ao contrário das terapêuticas medicamentosas imunossupressoras gerais, como o metotrexato, os biológicos têm como alvo aspetos específicos do sistema imunitário que contribuem para a psoríase.[36] Estes medicamentos são geralmente bem tolerados, e dados limitados de resultados a longo prazo demonstraram que os biológicos são seguros para utilização a longo prazo na psoríase em placas moderada a grave.[36][39] No entanto, devido às suas ações imunossupressoras, os biológicos têm sido associados a um pequeno aumento do risco de infeção.[36]
As guidelines oficiais consideram os biológicos como tratamentos de terceira linha para a psoríase em placas após uma resposta inadequada ao tratamento tópico, à fototerapia e aos tratamentos sistémicos não biológicos.[39] A segurança dos produtos biológicos durante a gravidez não foi avaliada. As diretrizes europeias recomendam evitar produtos biológicos se pretende engravidar; as terapêuticas anti-TNF, como o infliximab, não são recomendadas para portadores crónicos do vírus da hepatite B ou indivíduos afetados pelo VIH.[36]
Vários anticorpos monoclonais atacam as citocinas, as moléculas que as células utilizam para enviar sinais inflamatórios umas às outras. O fator de necrose tumoral alfa é uma das principais citocinas inflamatórias que o executam. Quatro anticorpos monoclonais (MAbs) (infliximab, adalimumab, golimumab e certolizumab pegol) e um receptor TNF-α recombinante reivindicador, etanercept, foram desenvolvidos para bloquear os sinais de TNF-α. Além disso, foram desenvolvidos anticorpos monoclonais, como o ixequizumab,[40] contra as citoquinas proinflamatórias[41] e inibem a via inflamatória num ponto diferente dos anticorpos anti-TNF-α.[42] A IL-12 e a IL-23 partilham um domínio comum, p40, que é o alvo do ustecinumab da Food and Drug Administration.[43] Em 2017, a FDA dos EUA aprovou o guselkumab para a psoríase em placas.[44] Poucos estudos foram realizados sobre a eficácia dos medicamentos anti-TNF para a psoríase em crianças. Um ensaio clínico randomizado sugeriu que 12 semanas de tratamento com etanercepte reduziram a extensão da psoríase em crianças sem efeitos adversos duradouros.[45]
Dois medicamentos que têm como alvo as células T são o efalizumab e o alefacepte. O efalizumab é um anticorpo monoclonal que tem como alvo específico a subunidade CD11a do antigénio 1 associado à função linfocitária.[36] Bloqueia também a adesão das células endoteliais que revestem os vasos sanguíneos e atraem as células T. O efalizumab foi retirado voluntariamente do mercado europeu em fevereiro de 2009 e do mercado americano em junho de 2009 devido à associação do medicamento com casos de leucoencefalopatia multifocal progressiva.[36] O alefacepte também bloqueia moléculas que as células dendríticas utilizam para comunicar com as células T e até faz com que as células assassinas naturais eliminem as células T como forma de controlar a inflamação.[42] O apremilast também pode ser utilizado para este fim.[46]
As pessoas com psoríase podem desenvolver anticorpos neutralizantes contra anticorpos monoclonais. A neutralização ocorre quando um anticorpo antifármaco impede que um anticorpo monoclonal, como o infliximab, se ligue ao antigénio num teste laboratorial. Especificamente, a neutralização ocorre quando o anticorpo antifármaco se liga ao sítio de ligação do antigénio infliximab no lugar do TNF-α. Quando o infliximab já não se liga ao fator de necrose tumoral alfa, deixa de reduzir a inflamação, e a psoríase pode agravar-se. Não foram notificados anticorpos neutralizantes contra o etanercepte, um medicamento biológico que é uma proteína de fusão composta por dois recetores de TNF-α. A ausência de anticorpos neutralizantes para o etanercept é provavelmente secundária à presença inata do receptor do TNF-α e ao desenvolvimento de tolerância imunológica.[47]
Uma meta-análise de 2017 descobriu que o ixecizumab, o secucinumab, o brodalumab, o guselkumab, o certolizumab e o ustecinumab foram os biológicos mais eficazes para tratar a psoríase.[48] Em geral, os biológicos anti-IL17, anti-IL12/23, anti-IL23 e anti-TNF alfa são considerados mais eficazes do que os tratamentos sistémicos tradicionais.[48] As vias imunológicas da psoríase envolvem os linfócitos TH-9, TH-22, TH-17 e TH-1, e os produtos biológicos acima referidos prejudicam diferentes aspetos destas vias.[49]
Outro tratamento possível para a psoríase moderada a grave é o ácido fumárico, que pode ser tão eficaz como o metotrexato.[50]
Prognóstico
[editar | editar código fonte]A psoríase exige acompanhamento médico por toda a vida, com períodos frequentes de desaparecimento, reaparecimentos e agravamento dos sintomas. Felizmente o tratamento costuma ser bastante eficiente e existe um grande número de opções terapêuticas.
Importante o enfrentamento diante de uma doença crônica e experiências nos Estados Unidos e Europa mostram validade dos grupos de apoio ao portador de psoríase, que permite o ambiente adequado à discussões do impacto na qualidade de vida e maior adesão aos tratamentos médicos e cuidados gerais.[51]
Em 2010, um estudo mostrou que 97% dos pacientes melhoraram com psoralen e ultravioleta A (tratamento conhecido como PUVA).[52]
Pesquisas com lasers e terapia fotodinâmica estão sendo feitas para tratamento de lesões em placas.[15]
Há relatos de pacientes que passaram décadas sem nenhum sintoma.[53]
Importante o entendimento que ao ficar sem lesões cutânea da psoríase e sem sinais e sintomas de artrite da psoríase, diminuiu as complicações da psoríase (comorbidades) que podem levar a um aumento do risco cardiovascular.[54]
Epidemiologia
[editar | editar código fonte]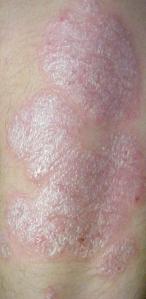
Homens e mulheres são atingidos na mesma proporção, estimada em cerca de 1 a 2% no Brasil, sendo mais comum antes dos 30 e após os 45 anos, podendo, no entanto, surgir em qualquer fase da vida e com grande frequência em pessoas da pele branca, sendo incomum em asiáticos (0,3%) e rara em negros, índios e esquimós. Em nórdicos a prevalência é de 5%.[56]
A faixa etária mais afetada é entre 50 e 60 anos, mas cerca de 70% desenvolvem antes dos 45 anos.[15] Em um estudo com 5600 americanos, 10% tiveram sintomas antes dos 10 anos, 35% antes dos 20 anos e 58% antes dos 30 anos. O aparecimento precoce está associado com fatores ambientais desfavoráveis como o tempo frio e seco e com a predisposição genética.
Foram identificados significativo abalo psicológico em 90% dos pacientes e um aumento preocupante na ideação suicida.[15]
Sociedade e cultura
[editar | editar código fonte]Pesquisas mostram que, durante uma crise da psoríase, as pessoas normalmente se sentem angustiadas. Às vezes, até mesmo sem perceber, evitam várias atividades, tais como ir à academia ou à piscina, praticar sexo, vestir roupas que mostram a pele ou comparecer a eventos sociais. Além disso, algumas pessoas com psoríase dizem que se sentem envergonhadas, angustiadas, deprimidas ou constrangidas por sua condição, e essas sensações podem fazer a vida parecer mais difícil. Em outras palavras, a psoríase pode ter um impacto significativo em sua qualidade de vida e na forma como você se sente. "[51][57]
Comorbidades
[editar | editar código fonte]A psoríase está correlacionada com agravamento de depressão maior, transtornos de ansiedade, diabetes, hipertensão arterial, obesidade e problemas urinários.[58]
Há alguns anos estudos científicos confirmaram que a inflamação crônica da pele e das articulações da psoríase alteram o metabolismo do organismo aumentando níveis de colesterol, triglicérides, da resistência a insulina e isso tudo pode provocar consequências a longo prazo como a hipertensão arterial, diabetes e obesidade mórbida.[13]
HIV
[editar | editar código fonte]Em soropositivos, a resposta do organismo de aumento do linfócitos T CD8, triplica os riscos de desenvolver a psoríase e dificulta o tratamento com imunossupressores ou medicamentos que causam reações cruzadas. O tratamento com pomadas de coaltar, ácido salicílico, triancinolona ou seus equivalentes pode ser efetivo, principalmente associado à terapia antirretroviral, como os autores observaram no paciente. Etretinato seguido de PUVA tem sido indicado como a mais efetiva terapia sistêmica, com raros efeitos adversos. O etretinato pode ter como efeitos colaterais cefaleia (dor de cabeça) e alterações de enzimas hepáticas. Não é recomendado tratamento com ultravioleta.[59]
Diabetes
[editar | editar código fonte]Os adipócitos de pessoas com psoríase costumam apresentar o comportamento anômalo de produzirem citocinas, moléculas inflamatórias. Estas citocinas, por sua vez, promovem a destruição das células beta produtoras de insulina no pâncreas e aumentam a resistência à insulina no fígado.[60] Ambas as consequências favorecem o desenvolvimento do diabetes. Estudo de 2012 da Universidade da Califórnia concluiu que pessoas com psoríase em grau severo têm duas vezes mais chances de desenvolver diabetes no futuro em comparação ao restante da população.[61]
Ver também
[editar | editar código fonte]Referências
- ↑ a b c d e Menter A, Gottlieb A, Feldman SR, Van Voorhees AS, Leonardi CL, Gordon KB, Lebwohl M, Koo JY, Elmets CA, Korman NJ, Beutner KR, Bhushan R (maio de 2008). «Guidelines of care for the management of psoriasis and psoriatic arthritis: Section 1. Overview of psoriasis and guidelines of care for the treatment of psoriasis with biologics». J Am Acad Dermatol. 58 (5): 826–50. PMID 18423260. doi:10.1016/j.jaad.2008.02.039
- ↑ a b c d e f g h i j k Boehncke, WH; Schön, MP (26 de maio de 2015). «Psoriasis.». Lancet (London, England). 386: 983–94. PMID 26025581. doi:10.1016/S0140-6736(14)61909-7
- ↑ «Questions and Answers About Psoriasis». www.niams.nih.gov (em inglês). Consultado em 22 de abril de 2017. Cópia arquivada em 22 de abril de 2017
- ↑ a b c d e f g h «Questions and Answers about Psoriasis». National Institute of Arthritis and Musculoskeletal and Skin Diseases. Outubro de 2013. Consultado em 1 de julho de 2015
- ↑ GBD 2015 Disease and Injury Incidence and Prevalence, Collaborators. (8 de outubro de 2016). «Global, regional, and national incidence, prevalence, and years lived with disability for 310 diseases and injuries, 1990-2015: a systematic analysis for the Global Burden of Disease Study 2015.». Lancet. 388 (10053): 1545–1602. PMC 5055577
 . PMID 27733282. doi:10.1016/S0140-6736(16)31678-6
. PMID 27733282. doi:10.1016/S0140-6736(16)31678-6
- ↑ a b Parisi R, Symmons DP, Griffiths CE, Ashcroft DM (fevereiro de 2013). Identification and Management of Psoriasis and Associated ComorbidiTy (IMPACT) project team. «Global epidemiology of psoriasis: a systematic review of incidence and prevalence». J Invest Dermatol. 133 (2): 377–85. PMID 23014338. doi:10.1038/jid.2012.339
- ↑ Ely JW, Seabury Stone M (março de 2010). «The generalized rash: part II. Diagnostic approach». Am Fam Physician. 81 (6): 735–9. PMID 20229972
- ↑ a b Jain, Sima (2012). Dermatology : illustrated study guide and comprehensive board review. New York: Springer. pp. 83–87. ISBN 978-1-4419-0524-6
- ↑ Tamparo, Carol (2011). Fifth Edition: Diseases of the Human Body. Philadelphia, PA: F.A. Davis Company. 180 páginas. ISBN 978-0-8036-2505-1
- ↑ CID 10
- ↑ http://drauziovarella.com.br/doencas-e-sintomas/psoriase/
- ↑ http://www.news-medical.net/health/Psoriasis-Types-(Portuguese).aspx
- ↑ a b c Sabbag, CY, Psoríase Descobertas Além da Pele (2010). Psoríase Descobertas Além da Pele. [S.l.: s.n.] ISBN 9788577281800
- ↑ http://www.teses.usp.br/teses/disponiveis/livredocencia/5/tde-16032009-152131/pt-br.php
- ↑ a b c d e f CARNEIRO, Sueli Coelho da Silva. Psoríase : mecanismos de doença e implicações terapêuticas [online]. São Paulo : Faculdade de Medicina, Universidade de São Paulo, 2007. Tese de Livre Docência em Dermatologia. [acesso 2012-08-17]. Disponível em: <http://www.teses.usp.br/teses/disponiveis/livredocencia/5/tde-16032009-152131/>.
- ↑ a b Sílvio Alencar Marques e col. Psoríase associada à infeção pelo HIV/aids. http://files.bvs.br/upload/S/1413-9979/2010/v15n3/a1533.pdf
- ↑ Weller R, Hunter JA, Savin J, Dahl M (2008). Clinical dermatology 4th ed. Malden, MA: Blackwell. pp. 54–70. ISBN 978-1-4443-0009-3. Consultado em 19 de novembro de 2020. Cópia arquivada em 24 de fevereiro de 2024
- ↑ a b c d e Menter A, Griffiths CE (Julho de 2007), Current and future management of psoriasis, 370 (9583), Lancet, pp. 272–84, PMID 17658398, doi:10.1016/S0140-6736(07)61129-5
- ↑ Samarasekera EJ, Sawyer L, Wonderling D, Tucker R, Smith CH (2013). «Terapias tópicas para o tratamento da psoríase em placas: revisão sistemática e meta-análises em rede» 5 ed. Br J Dermatol. 168: 954–67. PMID 23413913. doi:10.1111/bjd.12276
- ↑ Mason AR, Mason J, Cork M, Dooley G, Hancock H (2013). «Topical treatments for chronic plaque psoriasis». Cochrane Database Syst Rev. 3 (CD005028): CD005028. PMID 23543539. doi:10.1002/14651858.CD005028.pub3
- ↑ a b Schlager, Justin Gabriel; Rosumeck, Stefanie; Werner, Ricardo Niklas; Jacobs, Anja; Schmitt, Jochen; Schlager, Christoph; Nast, Alexander (26 de fevereiro de 2016). «Topical treatments for scalp psoriasis». The Cochrane Database of Systematic Reviews. 2: CD009687. ISSN 1469-493X. PMID 26915340. doi:10.1002/14651858.CD009687.pub2
- ↑ Asztalos ML, Heller MM, Lee ES, Koo J (maio de 2013). «The impact of emolients on phototherapy: a review». J Am Acad Dermatol. 68 (5): 817–24. PMID 23399460. doi:10.1016/j.jaad.2012.05.034
- ↑ Clarke P (julho de 2011). «Psoriasis» (PDF). Australian Family Physician. 40 (7): 468–73. PMID 21743850. Consultado em 4 de março de 2014. Cópia arquivada (PDF) em 27 de junho de 2019
- ↑ Menter A, Korman NJ, Elmets CA, Feldman SR, Gelfand JM, Gordon KB, Gottlieb A, Koo JY, Lebwohl M, Lim HW, Van Voorhees AS, Beutner KR, Bhushan R (2009). «Orientações de cuidados para a gestão da psoríase e da artrite psoriática: Secção 3. Orientações de cuidados para a gestão e tratamento da psoríase com terapêuticas tópicas». J Am Acad Dermatol. 60 (4): 643–59. PMID 19217694. doi:10.1016/j.jaad.2008.12.032
- ↑ Mason, AR; Mason, J; Cork, M; G; Hancock, H (28 de março de 2013). «Topical treatments for chronic plaque psoriasis.». The Cochrane Database of Systematic Reviews. 3: CD005028. PMID 23543539. doi:10.1002/14651858.CD005028.pub3
- ↑ Soleymani, T; Hung, T; Soung, J (abril de 2015). «The role of vitamin D in psoriasis: a review.». International Journal of Dermatology. 54 (4): 383–92. PMID 25601579. doi:10.1111/ijd.12790
- ↑ a b c Halverstam CP, Lebwohl M (Setembro de 2008), Nonstandard and off-label therapys for psoriasis, 26 (5), Clin Dermatol, pp. 546–53, PMID 18755374, doi:10.1016/j.clindermatol.2007.10.023
- ↑ a b c Katz U, Shoenfeld Y, Zakin V, Sherer Y, Sukenik S (outubro de 2012). «Scientific evidence of the therapeutic effects of dead sea treatments: a systematic review». Semin Arthritis Rheum. 42 (2): 186–200. PMID 22503590. doi:10.1016/j.semarthrit.2012.02.006
- ↑ a b c Dogra S, De D (novembro–dezembro de 2010). «Narrowband ultraviolet B in the treatment of psoriasis: the journey so far!». Indian J Dermatol Venereol Leprol. 76 (6): 652–61. PMID 21079308. doi:10.4103/0378-6323.72461
- ↑ Chen, Xiaomei; Yang, Ming; Cheng, Yan; Liu, Guan J; Zhang, Min (23 de outubro de 2013). «Narrow-band ultraviolet B phototherapy versus broad-band ultraviolet B or psoralen-ultraviolet A photochemotherapy for psoriasis». Cochrane Database of Systematic Reviews (em inglês) (10): CD009481. ISSN 1465-1858. PMID 24151011. doi:10.1002/14651858.CD009481.pub2
- ↑ Radack, KP; Farhangian, ME; Anderson, KL; Feldman, SR (março de 2015). «A review of the use of tanning beds as a dermatological treatment». Dermatology and Therapy. 5 (1): 37–51. PMC 4374067
 . PMID 25735439. doi:10.1007/s13555-015-0071-8
. PMID 25735439. doi:10.1007/s13555-015-0071-8
- ↑ Richard MA, Barnetche T, Horreau C, Brenaut E, Pouplard C, Aractingi S, Aubin F, Cribier B, Joly P, Jullien D, Le Maître M, Misery L, Ortonne JP, Paul C (agosto de 2013). «Psoriasis, cardiovascular events, cancer risk and alcohol use: evidence-based recommendations based on systematic review and expert opinion». Journal of the European Academy of Dermatology and Venereology. 27 (Supplement 3): 2–11. PMID 23845148. doi:10.1111/jdv.12162

- ↑ Lapolla W, Yentzer BA, Bagel J, Halvorson CR, Feldman SR (maio de 2011). «A review of phototherapy protocols for psoriasis treatment». J Am Acad Dermatol. 64 (5): 936–49. PMID 21429620. doi:10.1016/j.jaad.2009.12.054
- ↑ Dunn LK, Gaar LR, Yentzer BA, O'Neill JL, Feldman SR (julho de 2011). «Acitretin in dermatology: a review». J Drugs Dermatol. 10 (7): 772–82. PMID 21720660
- ↑ a b Dogra S, Mahajan R (Agosto de 2013). «Terapia sistémica com metotrexato para a psoríase: passado, presente e futuro». Clin Exp Dermatol. 38 (6): 573–88. PMID 23837932. doi:10.1111/ced.12062
- ↑ a b c d e f g Rustin, MH (Novembro de 2012). «Segurança a longo prazo dos produtos biológicos no tratamento da psoríase em placas moderada a grave: revisão dos dados atuais» Suppl 3 ed. Br J Dermatol. 167: 3–11. PMID 23082810. doi:10.1111/j.1365-2133.2012.11208.x
- ↑ Zattra E, Belloni Fortina A, Peserico A, Alaibac M (Maio de 2012). «Erythroderma in the era of biological therapies». European Journal of Dermatology. 22 (2): 167–71. PMID 22321651. doi:10.1684/ejd.2011.1569
- ↑ «Learning module: Psoriasis | American Academy of Dermatology». Consultado em 26 de março de 2017. Arquivado do original em 27 de março de 2017
- ↑ a b Griffiths, CE (novembro de 2012). «Biologics for psoriasis: current evidence and future use». Br J Dermatol. 167 (Suppl 3): 1–2. PMID 23082809. doi:10.1111/j.1365-2133.2012.11207.x
- ↑ Farahnik, B; Beroukhim, K; Zhu, TH; Abrouk, M; Nakamura, M; Singh, R; Lee, K; Bhutani, T; Koo, J (março de 2016). «Ixekizumab for the Treatment of Psoriasis: A Review of Phase III Trials.». Dermatology and Therapy. 6 (1): 25–37. PMC 4799032
 . PMID 26910853. doi:10.1007/s13555-016-0102-0
. PMID 26910853. doi:10.1007/s13555-016-0102-0
- ↑ Hueber W, Patel DD, Dryja T; et al. (outubro de 2010). «Effects of AIN457, a fully human antibody to interleukin-17A, on psoriasis, rheumatoid arthritis, and uveitis». Sci Transl Med. 2 (52): 52ra72. PMID 20926833. doi:10.1126/scitranslmed.3001107
- ↑ a b Nestle FO, Kaplan DH, Barker J (julho de 2009). «Psoriasis». The New England Journal of Medicine. 361 (5): 496–509. PMID 19641206. doi:10.1056/NEJMra0804595

- ↑ Prieto-Pérez R, Cabaleiro T, Daudén E, Ochoa D, Roman M, Abad-Santos F (agosto de 2013). «Genetics of Psoriasis and Pharmacogenetics of Biological Drugs». Autoimmune Dis. 2013 (613086). 613086 páginas. PMC 3771250
 . PMID 24069534. doi:10.1155/2013/613086
. PMID 24069534. doi:10.1155/2013/613086
- ↑ Novel Drug Approvals for 2017 Arquivado em 2017-06-29 no Wayback Machine
- ↑ Sanclemente, Gloria; Murphy, Ruth; Contreras, Javier; García, Hermenegildo; Bonfill Cosp, Xavier (24 de novembro de 2015). «Anti-TNF agents for paediatric psoriasis». Cochrane Database of Systematic Reviews (em inglês) (11): CD010017. ISSN 1465-1858. PMID 26598969. doi:10.1002/14651858.CD010017.pub2
- ↑ Palfreeman AC, McNamee KE, McCann FE (março de 2013). «New developments in the management of psoriasis and psoriatic arthritis: a focus on apremilast». Drug Design, Development and Therapy. 7: 201–10. PMC 3615921
 . PMID 23569359. doi:10.2147/DDDT.S32713
. PMID 23569359. doi:10.2147/DDDT.S32713
- ↑ Harding, FA; Stickler, MM; Razo, J; DuBridge, RB (2010). «The immunogenicity of humanized and fully human antibodies: residual immunogenicity resides in the CDR regions.». mAbs. 2 (3): 256–65. PMC 2881252
 . PMID 20400861. doi:10.4161/mabs.2.3.11641
. PMID 20400861. doi:10.4161/mabs.2.3.11641
- ↑ a b Sbidian, Emilie; Chaimani, Anna; Garcia-Doval, Ignacio; Do, Giao; Hua, Camille; Mazaud, Canelle; Droitcourt, Catherine; Hughes, Carolyn; Ingram, John R (22 de dezembro de 2017). «Systemic pharmacological treatments for chronic plaque psoriasis: a network meta-analysis». Cochrane Database of Systematic Reviews (em inglês). 12: CD011535. ISSN 1465-1858. PMID 29271481. doi:10.1002/14651858.CD011535.pub2
- ↑ Memar, Omeed (16 de novembro de 2018). «Latest Therapeutics in Plaque Psoriasis: A Review». ARC Journal of Dermatology. 3: 1–8. doi:10.20431/2456-0022.0303003 (inativo 29 de maio de 2019)
- ↑ Atwan, Ausama; Ingram, John R; Abbott, Rachel; Kelson, Mark J; Pickles, Timothy; Bauer, Andrea; Piguet, Vincent (10 de agosto de 2015). «Oral fumaric acid esters for psoriasis». Cochrane Database of Systematic Reviews (em inglês) (8): CD010497. ISSN 1465-1858. PMID 26258748. doi:10.1002/14651858.CD010497.pub2
- ↑ a b Sabbag Junior, M, Psoríase para Profissionais da Saúde (2010). Psoríase para profissionais da Sáude. [S.l.: s.n.] ISBN 9788577281817
- ↑ Hankin CS, Bhatia ND, Goldenberg G, et al. (2010). "A Comparison of the Clinical Effectiveness and Cost-Effectiveness of Treatments for Moderate to Severe Psoriasis". Drug Benefit Trends 21: 17–27.
- ↑ Faber EM, Nall ML. The natural history of psoriasis in 5600 patients. Dermatologica 1974; 148: 1-18
- ↑ Sabbag, CY. «Association between psoriasis and coronary calcium score». Journal Atherosclerosis
- ↑ Fátima Pessanha Araújo. Estudo epidemiológico clínico comparativo: psoríase de início precoce e tardio. UFRJ 2007
- ↑ http://files.bvs.br/upload/S/1413-9979/2010/v15n3/a1533.pdf
- ↑ Leo Pharma. «Tratando sua psoríase». Sayuri Matsuo. Consultado em 18 de novembro de 2014
- ↑ Sampogna F, Chren MM, Melchi CF, Pasquini P, Tabolli S, Abeni D (February 2006). "Age, gender, quality of life and psychological distress in patients hospitalized with psoriasis". Br. J. Dermatol. 154 (2): 325–31. doi:10.1111/j.1365-2133.2005.06909.x. PMID 16433804.
- ↑ Ruiz, Gaburri, Almeida & Oyafuso. Regressão de psoríase em paciente HIV-positivo após terapia anti-retroviral. http://www.scielo.br/pdf/abd/v78n6/18365.pdf
- ↑ http://www.diabeticool.com/cientistas-encontram-ligacao-entre-psoriase-e-diabetes-tipo-2/
- ↑ April W. Armstrong, Caitlin T. Harskamp, Ehrin J. Armstrong. Psoriasis and the Risk of Diabetes Mellitus: A Systematic Review and Meta-analysis. Arch Dermatol., 2012 DOI: 10.1001/2013.jamadermatol.406
Ligações externas
[editar | editar código fonte]- Psoríase no sítio da Sociedade Brasileira de Dermatologia.
